Пирамида здорового питания — что это и «с чем ее едят»?
Во всем мире, и в России в частности, все больше людей с лишним весом. Пирамида здорового питания была создана врачами диетологами и гастроэнтерологами с целью помочь составить рацион так, чтобы не набирать «лишнее», и получать все необходимые белки, жиры и углеводы.
Результаты научных исследований преобразовались в рекомендации по правильному питанию. А те, в свою очередь, в схематическое изображение принципов здорового питания — пирамиду.
Диагностика
Чтобы подтвердить диагноз и оценить состояние пациента, гастроэнтеролог использует лабораторные и инструментальные методы диагностики:
- общий и биохимический анализ крови – выявляют признаки и показывает количественные характеристики воспаления, определяют уровень билирубина, ферментов;
- анализ мочи – показывает уровень ферментов;
- анализ кала на паразитов – назначается по при подозрении, что протоки поджелудочной железы закупорены паразитами;
- УЗИ – показывает размер железы, уплотнения, фиброзные участки;
- рентгенография (если есть возможность, назначается более информационное обследование эндоскопическая ретроградная холангиопанкреатография) – назначается для обнаружения камней или других тел, закупоривающих протоки;
- зондирование – характеризует внешнесекреторную функцию железы;
- МРТ или КТ – выявляют некроз тканей, границы пораженных областей.
Из чего состоит современная пирамида здорового питания?
Пирамид есть несколько — гарвардская, азиатская, средиземноморская, для вегетарианцев, для детей. Мы будем говорить о той, которая была принята Институтом питания человека (Калифорния) в 2007 году. Она называется «Моя пирамида» и состоит из сегментов. Продукты из каждого сегмента должны быть на столе каждый день в определенном количестве — порциях.
 | Оранжевый — зерновые продукты: цельные злаки, хлеб, макароны твердых сортов. Порция — 1 кусочек хлеба, 100 г каши, полчашки макарон или риса. Норма – 6-11 порций. Зеленый — овощи. Лучше всего темно-зеленые и оранжевые. Для овощей порция — ½ стакана нарезанных овощей (вареных или сырых) или стакан сока. На день нужно 5 порций овощей. Красный — фрукты. Лучше всего — свежие. Для фруктов порция — 1 банан, или апельсин, или груша, или стакан сока. Норма 3-5 порций. Желтый — жиры. Например, растительное масло. Твердых жиров — минимум. Синий – молочное. Лучше кисломолочные продукты — кефир, натуральный йогурт, обезжиренный творог. Порция — 1 чашка кефира или йогурта, 1/3 пачки творога, 2-3 кусочка твердого сыра. Норма в день — 2-3 порции. Фиолетовый — белки. Нежирное мясо, птица, рыба, яйца, бобовые, орехи. Порция — 100 г мяса или птицы или рыбы (готовой, без костей) или 3 яйца, или 300 г фасоли. Норма – 2-3 порции. |
Как лечить воспаление поджелудочной железы
Обнаружив у себя симптомы заболевания поджелудочной железы, обращайтесь к врачу. Он выявит причины заболевания и назначит медикаментозное лечение, диету. Если воспалительный процесс вызван закупоркой выводных протоков, для спасения жизни пациента может потребоваться срочное оперативное вмешательство.
Пациентов с острой формой панкреатита госпитализируют в стационар, где врачи постоянно контролируют их состояние, изменение показателей в общем и биохимическом анализах крови, анализах мочи.
Чтобы организм человека победил заболевание, недостаточно медикаментозного лечения. Для успешного выздоровления, или снятия приступов при хроническом течении заболевания нужен холод, голод и покой. Пациенту полезен постельный режим. В первые три дня рекомендуется полный отказ от пищи, питательные вещества вводятся внутривенно. Для снятия болевых симптомов на живот кладется холодный компресс.
Как мы можем вам помочь составить рацион?
- Проконсультировать у диетолога — и составить персональный рацион с учетом вашего роста, веса, физической активности, состояния здоровья, наличия заболеваний органов пищеварения.
- Провести биоимпедансометрию — диагностику состава тела. Исследование показывание количество активной клеточной массы (мышцы, внутренние органы, нервные клетки), содержание жира и жидкости в организме. Рекомендовано всем, кто хочет похудеть, чтобы скорректировать рацион и выбрать режим физической нагрузки.
Отправляясь в магазин, придерживайтесь плана. Старайтесь выбирать здоровые продукты и следить за весом. А если возникают вопросы, нужна помощь, чтобы составить рацион, есть лишний вес, или беспокоит что-то еще — врач диетологвсегда готов проконсультировать и предоставить необходимую информацию.
Как посредством питания предупредить развитие сахарного диабета | фгбу «нмиц эндокринологии» минздрава россии
Сахарный диабет – тяжелое хроническое заболевание, сопровождающееся повышенным уровнем глюкозы в крови вследствие абсолютного или относительного дефицита гормона поджелудочной железы (инсулина). До открытия этой взаимосвязи и, собственно, начала «неприродного» синтеза этого гормона, пациенты с сахарным диабетом были обречены на инвалидность и, в конечном итоге, преждевременную смерть.
Наряду с этим, во главе рекомендаций по профилактике и лечению любых заболеваний, первым и основополагающим является «режим питания» и только потом необходимая медикаментозная терапия.
Основы питания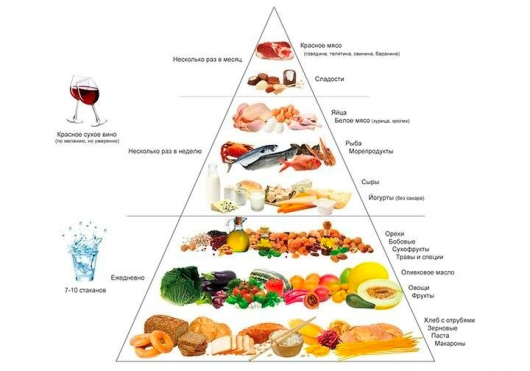
Стиль питания является первичным триггером, способным запустить механизмы развития различных метаболических нарушений, в частности – сахарного диабета 2 типа (СД 2 типа).
Большинство американских и европейских ассоциаций по лечению метаболических нарушений рекомендует в качестве модели питания для представителей европейской расы использовать средиземноморскую диету.
В средиземноморской пирамиде питания важным является правильный баланс количества приемов пищи и процентного соотношения питательных веществ.
Пирамида питания состоит из трех основных уровней:
• в основании находятся продукты, которые можно и нужно потреблять ежедневно (это все цельнозерновые продукты, овощи и фрукты, бобовые, различные семена, свежие орехи и оливковое масло);
• во второй уровень включены продукты, которые можно потреблять 3-5 раз в неделю (молочные и кисломолочные продукты, рыба, морепродукты, птица и яйца);
• на вершине пирамиды – продукты, разрешённые к потреблению лишь 1 раз в неделю (это различные сласти, красное мясо и обработанные мясные продукты – колбасы, копчености и различные полуфабрикаты).
Особое внимание отводится соблюдению водного баланса – не менее 1,5-2 литра в день, с учётом всех жидких продуктов (вода, чай, кофе, супы и т.д.), но за исключением сладких и газированных напитков.
Всего в день рекомендуется иметь 3 основных приема пищи и 1 перекус между завтраком и обедом (его ещё называют второй завтрак).
Необходимо выстраивать правильное процентное соотношение макронутриентов в ежедневном рационе: белки – 15-20%, жиры – 30%, углеводы – 50-55%.
Рацион питания
Он должен быть достаточно разнообразным. Во избежание метаболических нарушений, необходимо особое внимание уделить приему углеводов. На простые углеводы отводится не более 10% от суточной калорийности рациона. Рекомендуется сократить потребление простых углеводов, к которым относится сахар, шоколад, различные сладкие сиропы, фабричные сладости, мучные кулинарные и хлебобулочные изделия, сладкие газированные напитки, фруктовые соки и т.д. При выборе десертов следует отдавать предпочтение более натуральным и домашним изделиям с низким содержанием сахара или с использованием стевиозида в качестве сахарозаменителя.
Рацион следует обогащать сложными углеводами: необработанные крупы, цельнозерновой хлеб, макароны из твёрдых сортов пшеницы, а также обязательно различные овощи и зелень, которые несут в себе огромную пользу в виде витаминов и микроэлементов.
Нужно обратить внимание на потребление жиров. Рацион следует обогащать растительными жирами, которые содержатся в плодах (например, авокадо), свежих орехах, семенах, бобовых и нерафинированных маслах, в частности – оливковом масле.
Особое внимание необходимо отводить поступлению белка. Белок является строительным компонентом наших клеток организма и при его дефиците клетки не способны выполнять жизненно важные функции. Рацион желательно разнообразить белками не только животного происхождения, но и растительного. Добавляйте в ваш рацион бобовые продукты и грибы в количестве 2-3 раза в неделю.
Дюжина лайфхаков для страдающих сахарным диабетом
При наличии различных метаболических нарушений, включая ожирение и/или сахарный диабет, составлять рацион необходимо, придерживаясь всех вышеперечисленных рекомендаций. Помимо этого, есть определённые нюансы, которые нужно учесть при лечении данных состояний. Перечислим эти нюансы в виде проверенных жизнью рекомендаций. Итак, наши лайфхаки:
- Чтобы ваш новый стиль питания имел успех, советуем присоединить к такому образу жизни и всех членов семьи, друзей.
- При составлении рациона старайтесь придерживаться разнообразия. Вы можете менять между собой дни и заменять блюда с учетом своих пищевых пристрастий, но самое главное правило – придерживаться рассчитанной суточной калорийности, БЖУ (соотношение жизненно необходимых нашему организму белков, жиров и углеводов) и общих рекомендаций по составлению рациона.
- Обязательно необходимо сокращать потребление простых углеводов. Следует обязательно читать состав продуктов, которые приобретаете. Наличие сахара в составе продуктов необходимо исключить, иначе он будет отягощать эпизоды гипергликемии и течение СД 2 типа. Нужно помнить, что мёд не является сахарозаменителем! В качестве сахарозаменителя можно использовать только стевиозид (стевия).
- В начале трапезы сначала потребляйте белковые продукты и только потом переходите к гарниру.
- При выборе животного белка рекомендуется использовать постное красное мясо с низким содержанием жировой прослойки, при этом нельзя забывать, что потребление красного мяса следует ограничить одним разом в неделю; птицу обязательно отделять от шкурки. Животные белки обязательно предварительно мариновать в течение одного часа в уксусе или, лучше, в лимонном соке перед приготовлением.
- Потребляйте больше пищевых волокон. Рекомендуется добавить в рацион по 1–2 ст.л. (20–30 г) любых молотых отрубей в различные блюда (каши, йогурты, кефир, салаты, супы и т.д.).
- Ознакомьтесь с гликемическим индексом (ГИ) продуктов. Рекомендуется, потреблять продукты с ГИ ниже 50 (например, листовая зелень и большинство зеленых овощей).
- При выборе молочных продуктов отдавать предпочтение среднему % содержанию жира – молоко 1,5%, творог 2-5%, сметана 10%; а при выборе сыра отдавать предпочтение белым сортам, которые не содержат в своем составе тугоплавкие жиры (брынза, адыгейский, осетинский и т.д.). Все жидкие молочные продукты (молоко, йогурт, кефир) рекомендовано использовать только не позднее обеденного времени, а на ужин отдавать предпочтение исключительно белым сортам сыра и творогу с низкой жирностью, к примеру, 5 %.
- Яйца потреблять желательно приготовленными всмятку. Яичный белок – самый легкоусвояемый из всего арсенала белковых продуктов.
- Орехи следует потреблять в сыром виде до 30 г (желательно грецкие, миндаль или кедровые).
- Необходимо разнообразить свой рацион с помощью растительных масел, предпочтение отдавать оливковому. Практикуйте масло авокадо, льняное, тыквенное, фисташковое и т.д. Но помните про меру – 1 ст.л. на человека в сутки.
- Не забывайте про адекватную ежедневную физическую активность, выбирайте ту, которая доставляет вам удовольствие и улучшает настроение!
Придерживаясь здоровых основ питания и соблюдая правильный рацион, можно предупредить развитие тяжелых хронических заболеваний!
Пресс-служба НМИЦ эндокиринологии
Лечебная физкультура (лфк), специальная гимнастика, массаж
ЛФК играет весьма существенную роль в лечении запоров.
По данным А. В. Фролькиса, ЛФК должна включать различные упражнения, в частности: диафрагмальное дыхание, поочередное подтягивание согнутой ноги к животу, разведение согнутых ног в стороны, упражнение «велосипед», поднимание таза с опорой на стопы согнутых ног, толчковые движения передней брюшной стенки, ритмичные сжимания сфинктера, втягивание его (неоднократно в течение дня).
Упражнения выполняются лежа на спине или в положении стоя «на четвереньках». Люди с запорами должны также выполнять ежедневно комплекс утренней гимнастики, вести активный образ жизни.
Рекомендуется также гимнастика Трюссо-Бергмана, включающая специальные дыхательные упражнения, которые повышают внутриректальное давление, стимулируют перистальтику, играют роль условного раздражителя.
Упражнение заключается в следующем:
Глубокий вдох с выпячиванием брюшной стенки — пауза 5–10 секунд — полный вдох с втягиванием передней брюшной стенки — пауза 5–10 секунд; глубокие вдохи и выдохи повторяются З раза, затем следует глубокий вдох и сильное натуживание. После нескольких спокойных дыханий цикл повторяется снова (7–10 раз за время посещения туалета). Рекомендуется перед началом гимнастики прием натощак холодной воды (с медом или лимоном).
Целесообразно также проведение общего массажа.
Автор статьи — врач-хирург Чернов С. Л.
Магнитотерапия – польза и вред | чем полезна магнитотерапия
Кроме медикаментозной терапии, применяют физиотерапию, в том числе магнитотерапию, лечебную физкультуру, массаж, рефлексотерапию и другие методы восстановительной терапии. Магнитотерапия – это один из методов физиотерапии, который основан на воздействии на организм низкочастотным магнитным полем. При воздействии магнитного поля в клетках организма приобретают магнитные свойства находящиеся там молекулы воды. Воздействие магнитного поля изменяет содержание протеинов, ферментов, нуклеиновых кислот, связывает свободные радикалы. Способствует процедура улучшению питания и газообмена в поврежденных тканях, снимает боль, отеки, мышечные спазмы, оказывает противовоспалительное действие.
Применять магнитную терапию следует после консультации с врачом – этот метод физиотерапии имеет не только показания, но также и противопоказания. Воздействие магнитным полем широко применяется при лечении заболеваний опорно-двигательного аппарата, для профилактики различных заболеваний. Магнитотерапия проводится с помощью разнообразных приборов, которые можно использовать не только в больнице, но и в домашних условиях. Применяют магнитотерапию при осложненной и неосложненной форме остеохондроза позвоночника, артритах, остеоартрозах и других патологических состояниях опорно-двигательного аппарата.
Применение магнитной терапии при остеохондрозе шейного отдела позвоночника позволяет устранить головную боль, снизить напряжение мышц плечевого пояса, шеи, восстановить питание в хрящевых тканях межпозвоночных дисков шейного отдела, усилить кровообращение. Если остеохондроз поразил грудной отдел позвоночника, магнитотерапия позволяет устранить межреберную невралгию, при поясничном остеохондрозе оказывает положительное влияние на работу внутренних органов: желудочно-кишечного тракта, почек, мочевого пузыря.
Магнитотерапия при остеохондрозе шейного отдела может применяться совместно с другими видами физиотерапевтических процедур, что значительно усиливает ее эффективность. Магнитотерапия проводится с помощью магнитных индукторов, или аппликаторов, которые накладываются на предварительно очищенную кожу в месте поражения позвоночника. Сама процедура проходит около 30 минут, техника проведения зависит от применяемого прибора. После процедуры на кожу в области поражения позвоночника наносятся мази, специальные лечебные составы или гель, снимающие боль, отечность, питающие ткани и предотвращающие развитие воспалительного процесса.
Через 3-5 сеансов больной начинает чувствовать облегчение, после полного курса магнитотерапии (20 процедур) исчезает боль, усиливается кровообращение в мышечных тканях. Рекомендуется для закрепления эффекта проходить магнитотерапию при остеохондрозе не менее двух раз в год с сопутствующим проведением других физиотерапевтических процедур.
Можно ли исключать какую-то группу продуктов из рациона?
Пирамида здорового питания предусматривает, что в рационе должны быть все группы продуктов. Только тогда он считается полноценным. Однако, пирамида учитывает и индивидуальные особенности и потребности:
- чтобы похудеть, употребляйте «медленные» углеводы — коричневый рис, каши из цельных зерен. Сократите потребление хлеба, изделий из белой муки, шлифованного риса, картофеля, фруктовых соков, винограда, перейдите с сахара на стевию. Выбирайте молочные продукты с меньшим содержанием жира. Мясо тоже желательно нежирное. Старайтесь готовить дома, а не покупать полуфабрикаты.
Например, чтобы похудеть на 4 килограмма в месяц, надо всего лишь тратить на 300 калорий в сутки больше, или потреблять настолько же меньше. Это примерно 3-4 кусочка хлеба в день.
- чтобы удержать вес, ваши энергозатраты должны соответствовать калорийности. Старайтесь более калорийные продукты (каши, фрукты) употреблять утром, обязательно обедать и ужинать за 3-4 часа до сна, белками и овощами.
- чтобы набрать вес, не стоит есть конфеты килограммами. Это «пустые» калории и «химия». Увеличивайте калорийность за счет злаков, орехов, сухофруктов, растительных жиров, жирных сортов рыбы. И не забывайте о белках и молочных продуктах.
Неврогенные запоры подразделяются на:
- дискинетический;
- рефлекторный;
- вследствие подавления позывов к дефекации (привычный запор).
Дискинетический запор обусловлен первичной дискинезией кишечника (гипокинетической или спастической), рефлекторный запор развивается при различных заболеваниях органов пищеварения, мочеполовой системы и других органов (вторичная дискинезия кишечника).
Ослабление позывов к дефекации может возникнуть вследствие первичных психогенных воздействий (привычные запоры, вызванные подавлением позывов к дефекации, например, при отсутствии возможности оправиться на работе), в результате нарушения привычного ритма дефекации, утренней спешки и т. д.Условно-рефлекторные механизмы дефекации особенно легко ранимы у детей.
При выявлении запора неврогенного или психогенного характера, необходима рациональная психотерапия, восстановление привычки ежедневно опорожнять кишечник (посещение туалета в одни и те же часы, гимнастика Трюссо-Бергмана — см. ниже), прием натощак холодной воды с медом или лимоном (это способствует выработке желудочно-кишечного рефлекса).
Кроме того, больному с неврогенным или психогенным запором рекомендуется подобрать оптимальную позу для опорожнения кишечника (лучше на корточках), в первые дни для облегчения акта дефекации можно использовать свечи с глицерином или небольшую масляную клизму (50–100 мл растительного масла), в дальнейшем надобность в них отпадает. При отсутствии эффекта от вышеизложенных мероприятий. Выполняются остальные разделы лечебной программы.
Гиподинамический запор — обусловлен малой физической активностью человека, гиподинамией, слабостью соматической мускулатуры. Гиподинамический запор может иметь место у больных, длительно соблюдающих постельных режим, а также у лиц пожилого. Возраста в связи с резким снижением физической активности.
Активный образ жизни, ходьба, занятия физкультурой способствуют устранению гиподинамического запора.
Запор вследствие воспалительных заболеваний кишечника — наблюдается у больных хроническим колитом, реже — хроническом энтеритом. Лечение этих заболеваний способствует восстановлению стула.
Проктогенный запор — наблюдается у больных с заболеваниями аноректальной области (геморрой, анальные трещины, прокталгии и др.) Устранение этой патологии приводит к исчезновению запоров.
Механический запор — развивается у больных с опухолями кишечника, при рубцовых сужениях толстой кишки, механическом сдавлении прямой кишки извне и др.
Устранение этих факторов способствует нормализации стула.
Запор вследствие аномалий развития толстой кишки — наблюдается у лиц с врожденным мегаколон, идиопатическим мегаколон и мн. др.
Токсический запор — наблюдается при хронических профессиональных отравлениях (свинцом, ртутью, таллием), при отравлении никотином у курильщиков.
Медикаментозный запор — вызывается приемом некоторых лекарственных средств. К ним относятся мн. снотворные, мочегонные, сорбенты (активированный уголь), препараты железа и др.
Соответственно, прекращение приема этих средств способствует устранению запоров.
Эндокринный запор — наблюдается прежде всего при гипотиреозе (гипотонический тип запора), гипопаратиреозе (гипертонический, спастический тип запора), гипофизарной недостаточности, реже — при сахарном диабете, надпочечниковой недостаточности, феохромоцитоме, глюкагономе, климаксе и др.
Запор вследствие нарушений водно-электролитного обмена — развивается при сердечной недостаточности, недостаточности почек, обезвоживании любого генеза.
Нормализация моторной функции кишечника
У больных с запорами встречаются различные типы двигательных нарушений толстой кишки.
Пациенту следует восстановить рефлекс к дефекации самостоятельно (как бы смешно это ни звучало), особенно, если запор обусловлен подавлением позывов к дефекации.
Пациенту рекомендуется выпивать утром натощак стакан холодной воды или фруктового сока. Через 30 мин больной завтракает и направляется в туалет и, приняв соответствующую позу (притянув бедра к животу), пытается вызвать дефекацию, натуживаясь в течение каждого выдоха.
Акту дефекации помогает также массаж живота руками, ритмичное втягивание заднего прохода, надавливание на область между копчиком и задним проходом. Если этого недостаточно, то можно добавить в принимаемый утром фруктовый сок или холодную воду 0,5–1 чайную ложку карловарской соли (но, мое мнение, это крайность), а после завтрака ввести в задний проход свечу с глицерином.
Если удается выработать рефлекс к дефекации, введение свечей и прием слабительной соли прекращают, пациенты продолжают пить по утрам лишь холодную воду.
Особенности терапии
При остром приступе пациента госпитализируют в стационар, где проводят детоксикацию, очистку кишечника, брюшины.
Для снятия острых болей применяют спазмолитические и болеутоляющие препараты, на живот кладется холодный компресс. Ограничивают двигательную активность. Чтобы снизить секрецию гормонов при снижении проходимости протоков или их закупорке, назначают Платифиллин или Атропин.
Для предотвращения инфицирования и снятия воспаления применяют антибиотики. В первые дни показан полный отказ от пищи, питательные вещества вводятся внутривенно. Через 3-5 дней в рацион вводят жидкие каши, одновременно с приемом ферментов: Панкреатина, Мезим-Форте. Чтобы избавить пациента от тошноты, назначается Мотилиум или Церукал.
Острая форма
При остром приступе пациент ощущает сильную боль в подреберье. В зависимости от расположения и размера очага воспаления она может быть правосторонней, левосторонней или опоясывающей.
Другие признаки, указывающие на воспалительный процесс в поджелудочной железе:
- отрыжка с тухлым запахом, икота;
- непреходящая тошнота, неоднократная рвота;
- жидкий стул несколько раз в сутки или запор;
- повышение температуры;
- ощущение сухости во рту;
- перепады артериального давления;
- усиленное потоотделение;
- нездоровый цвет кожи, возможно появление коричневых пятен, синяков над пупком или на спине в области поясницы.
Большинство из этих признаков, кроме острой боли, наблюдаются и при алкогольной интоксикации. Болезнь у мужчин не всегда своевременно диагностируется – болевые симптомы пациенты некоторое время снимают обезболивающими препаратами и надеются на улучшение самочувствия, когда пройдет похмелье.
Перечень рекомендуемых блюд:
Хлеб и хлебобулочные изделия: хлеб пшеничный из муки грубого помола или с добавлением пшеничных отрубей, вчерашний; при отсутствии противопоказаний и хорошей переносимости более целесообразен черный хлеб; печенье сухое, несдобное лучше с добавлением отрубей; сухари (лучше ржаные).
Супы: на некрепком обезжиренном мясном, рыбном бульонах, овощном наваре; борщи, свекольники из сборных овощей, с перловой крупой, гречневой крупой, цветной капустой.
Блюда из мяса: мясо нежирных сортов (говядина, телятина, курица, кролик, индейка), отварное, запеченное, преимущественно куском.
Блюда из рыбы: рыба нежирная (судак, лещ, треска, карп, щука, хек) в отварном, заливном виде; при хорошей переносимости — немного вымоченнной сельди.
Блюда и гарниры из овощей: разнообразные овощи в сыром и вареном виде в качестве гарниров, салатов. Особенно рекомендуются свекла, морковь, помидоры, лиственный салат, кабачки, тыква, цветная капуста, капуста белокочанная и зеленый горошек разрешаются в отварном виде при хорошей переносимости. Исключаются овощи, богатые эфирными маслами: репа, редька, лук, чеснок, редис; грибы.
Блюда и гарниры из круп, макаронных изделий разрешаются в ограниченных количествах, употребляются рассыпчатые каши из гречневой, ячневой, пшенной круп.
Блюда из яиц: 1–2 яйца в день (всмятку, в виде омлета или в блюда по кулинарным показаниям) Яйца вкрутую способствуют развитию запоров!
Сладкие блюда, фрукты, ягоды: свежие, спелые, сладкие фрукты и ягоды в сыром виде и в блюдах в повышенном количестве, а также в виде соков.
Сушеные фрукты и ягоды в размоченном виде в различных блюдах особенно рекомендуются чернослив, курага, урюк, инжир.
Не рекомендуются яблочный и виноградный соки, полезен сливовый сок. Сливы содержат органические кислоты, способствующие опорожнению кишечника, поэтому настоятельно рекомендуется чернослив в любом виде.
Рекомендуется ежедневно употреблять настой из 24 плодов чернослива, по 12 плодов и по ½ стакана, настоя 2 раза в день.
Разрешаются мармелад, пастила, зефир, ирис, молочные и сливочные карамели, варенье, джемы, повидло, сладкие фрукты, ягоды, сахар, мед.
Молочные продукты: рекомендуются кефир однодневный (свежий), ацидофильный, простокваша, ряженка, свежий некислый творог (в натуральном виде, в виде запеченных пудингов, ватрушек, ленивых вареников). Молоко при хорошей переносимости в блюдах и к чаю. Сметана некислая в виде приправы к блюдам в небольшом количестве. Сыр неострый.
Соусы и пряности: зелень петрушки, укропа, кинзы, сельдерея, лавровый лист, корица, гвоздика. Фруктовые соусы, белый соус с небольшим количеством сметаны.
Закуски: сыр неострый, икра черная, ветчина без сала, телятина, курица, рыба заливная, сельдь вымоченная, овощные и фруктовые салаты. Очень полезна и эффективна морская капуста.
Напитки: чай некрепкий, отвар шиповника, кофе суррогатньнй не крепкий, соки фруктовые сладкие (сливовый, абрикосовый), овощные (томатный, морковный и др.).
Жиры: масло сливочное, оливковое (добавлять в готовые блюда, подавать в натуральном виде). Подсолнечное и другие растительные масла разрешаются при хорошей переносимости. Исключаются тугоплавкие животные жиры: свиное, говяжье, баранье сало, комбижир.
При отсутствии противопоказаний целесообразно рекомендовать «диету с зеленью», включающую 100 г салата из сырых овощей З раза в день перед едой.
При составлении дневного рациона необходимо предусмотреть содержание в диете не менее 25–30 г пищевых волокон в сутки. Пищевые волокна стимулируют моторику кишечника, способствуют его опорожнению.
Приводим содержание пищевых волокон в граммах на 100 г продукта в различных пищевых продуктах (А. А. Покровский, 1992 г.).
- Апельсины — 1.4
- Морковь — 1.2
- Вишня — 0.5
- Отруби пшеничные — 8.2
- Горошек консервированный — 1.1
- Персики (мякоть и кожура) — 0.9
- Грибы сушеные — 19.8
- Петрушка — 1.5
- Груши — 0.6
- Ревень сырой — 1.0
- Капуста белокочанная — 1.0
- Репа — 1.4
- Капуста квашеная — 1.0
- Сливы — 0.5
- Капуста цветная — 0.9
- Томаты свежие — 0.8
- Картофель — 1.0
- Хлеб белково-отрубный — 2.1
- Клубника — 4.0
- Хлеб зерновой — 1.3
- Крупа гречневая — 1.1
- Хлеб ржаной — 1.1
- Крыжовник — 2.0
- Чернослив — 1.6
- Курага — 3.2
- Яблоки — 0.6
- Лук зеленый — 0.9
- Яблоки сушеные — 5.0
- Малина — 5.0
Физиологические эффекты пищевых волокон: увеличение насыщения, подавление аппетита, снижение гиперхолестеринемии, желчегонный эффект; увеличение массы фекалий, разжижение кишечного содержимого, ускорение кишечного пассажа.
Целесообразно включать в рацион пациента, страдающего запорами, отруби, способствующие опорожнению кишечника.
М. Х. Левитан (1981), Е. А. Беюл (1983) рекомендует применять их следующим образом:
«Пшеничные отруби залить кипятком (чтобы они набухли и стали мягче), затем надосадочную жидкость слить. Разбухшие отруби (можно добавлять в компоты, кисели, супы) в первые 2 недели назначают по 1 чайной ложке З раза в день, далее увеличивают дозу до 1–2 столовых ложек З раза в день; после достижения послабляющего эффекта дозу снижают до 1/5–2 чайных ложек З раза в день. Лечение продолжается не менее 6 недель.»
Пирамил – инструкция по применению, дозы, побочные действия, противопоказания, цена, где купить – лекарственный справочник гэотар
Противопоказанные комбинации
При одновременно применении ингибиторов АПФ с лекарственными препаратами, содержащими сакубитрил (ингибитор неприлизина), возрастает риск развития ангионевторического отека, в связи с чем одновременное применение указанных препаратов противопоказано. Ингибиторы АПФ следует применять не ранее, чем через 36 часов после отмены препаратов, содержащих сакубитрил. Противопоказано назначение препаратов, содержащих сакубитрил, пациентам, получающим ингибиторы АПФ, а также в течение 36 часов после отмены ингибиторов АПФ.
Совместное применение ингибиторов АПФ с рацекадотрилом, ингибиторами mTOR (например, сиролимусом, эверолимусом, темсиролимусом) и вилдаглиптином может приводить к повышенному риску развития ангионевротического отека.
Тканевые активаторы плазминогена
В обсервационных исследованиях выявлена повышенная частота развития ангионевротического отека у пациентов, принимавших ингибиторы АПФ, после применения алтеплазы для тромболитической терапии ишемического инсульта.
Калийсберегающие диуретики, калиевые добавки или калийсодержащие заменители соли.
Хотя плазменные концентрации калия обычно остаются в пределах нормы, при применении рамиприла у некоторых пациентов возможно развитие гиперкалиемии.
Калийсберегающие диуретики (например, спиронолактон, триамтерен или амилорид), калиевые добавки или калийсодержащие заменители соли могут значительно повышать концентрацию калия в плазме крови. Также следует соблюдать осторожность при совместном применении рамиприла с другими средствами, повышающими концентрацию калия в плазме крови, такими как триметоприм и котримоксазол (трприметоприм/сульфаметоксазол), поскольку известно, что триметоприм действует как калийсберегающий диуретик (например, амилорид). Поэтому совместное применение рамиприла с вышеуказанными препаратами не рекомендуется. При необходимости их одновременного применения с рамиприлом следует контролировать плазменное содержание калия.
Возможно развитие гиперкалиемии при совместном применении ингибиторов АПФ с циклоспорином, гепарином, поэтому рекомендуется контроль концентрации калия в плазме крови.
Применение некоторых высокопрочных мембран с отрицательно заряженной поверхностью (например, полиакрилнитриловых мембран) при проведении гемодиализа или гемофильтрации, применение декстрана сульфата при аферезе липопротеинов низкой плотности может повлечь риск развития тяжелых анафилактоидных реакций; если пациенту необходимо проведение данных процедур, следует использовать другие типы мембран (в случае проведения плазмафереза и гемофильтрации) или перевести пациента на прием гипотензивных препаратов других групп.
Одновременное применение препарата Пирамил® и препаратов, содержащих алискирен
Одновременное применение препарата Пирамил® и препаратов, содержащих алискирен, у пациентов с сахарным диабетом или умеренной, или тяжелой почечной недостаточностью с клиренсом креатинина <60 л/мин противопоказано и не рекомендуется у других пациентов (см. разделы “Противопоказания”, “С осторожностью”, “Особые указания”).
Одновременное применение препарата Пирамил® и антагонистов рецепторов к ангиотензину II
Одновременное применение препарата и антагонистов рецепторов ангиотензина II у пациентов с диабетической нефропатией противопоказано и не рекомендуется у других пациентов.
Нерекомендуемые комбинации:
Одновременное применение с солями калия, калийсберегающими диуретиками (например, амилоридом, триамтереном, спиронолактоном, эплереноном [производным спиронолактона]), а также препаратами, способствующими повышению содержания калия в сыворотке крови (включая антагонисты рецепторов ангиотензина II, такролимус, циклоспорин; триметоприм, сульфаметоксазол, входящие в состав ко-тримоксазола [комбинированное антибактериальное средство, содержащее сульфаметоксазол и триметоприм]) может привести к повышению содержания калия в сыворотке крови, иногда значительно выраженное (требуется регулярный контроль содержания калия в сыворотке крови).
Комбинации, которые следует применять с осторожностью:
– С гипотензивными средствами (например, диуретиками) и другими лекарственными средствами, способными снижать АД (нитратами, трициклическими антидепрессантами, средствами для общей и местной анестезии, баклофеном, алфузозином, доксазозином, празозином, тамсулозином, теразозином)
Усиливают антигипертензивное действие рамиприла. При комбинации с диуретиками следует регулярно контролировать содержание натрия в сыворотке крови.
– Со снотворными, наркотическими и обезболивающими лекарственными средствами.
Возможно более выраженное снижение АД.
– С вазопрессорными симпатомиметиками и другими препаратами, вызывающими антигипертензивное действие (например, изопротеренол, добутамин, допамин, эпинефрин (адреналин))
Уменьшение антигипертензивного действие рамиприла, при этом требуется регулярный контроль АД.
– Одновременное применение с аллопуринолом, прокаинамидом, цитостатиками, иммунодепрессантами, кортикостероидами (глюкокортикостероидами и минералокортикостероидами) и другими средствами, которые могут влиять на гематологические показатели, увеличивает риск развития лейкопении.
– С солями лития
Повышение сывороточной концентрации лития и усиление кардио- и нейротоксического действия лития. Поэтому следует контролировать содержание лития в сыворотке крови.
– С гипогликемическими средствами (например, инсулинами, гипогликемическими средствами для приема внутрь (производными сульфонилмочевины))
Ингибиторы АПФ могут уменьшать инсулинорезистентность. В отдельных случаях у пациентов, получающих гипогликемические средства, такое уменьшение инсулинорезистентности может приводить к развитию гипогликемии. Этот эффект может развиваться через несколько дней или месяцев лечения. Гидрохлоротиазид может ослаблять действие гипогликемических средств. Поэтому на начальном этапе одновременного применения гипогликемических средств и препарата Пирамил® требует особенно тщательный контроль концентрации глюкозы в крови.
– Одновременное применение рамиприла с ингибиторами mTOR (mammalianTargetofRapamycin – мишень рапамицина в клетках млекопитающих), например, с темсиролимусом, сиролимусом, эверолимусом увеличивает риск развития ангионевротического отека.
– С рацекадотрилом
При одновременном применении ингибиторов АПФ и ингибиторов нейтральной эндопептидазы (НЭП), таких как рацекадотрил, сообщалось о повышенном риске развития ангионевротического отека.
– С ингибиторами дипептидилпептидазы IV типа (ДПП–IV) (глиптинами), например, ситаглиптином, саксаглиптином, вилдаглиптином, линаглиптином – увеличивается риск развития ангионевротического отека.
– С рацекадотрилом (ингибитор энкефалиназы, применяемый для лечения острой диареи) – увеличивается риск развития ангионевротического отека.
– С эстрамустином увеличивается риск развития ангионевротического отека.
Комбинации, которые следуетпринимать во внимание:
– С нестероидными противовоспалительными средствами (НПВП) (например, ацетилсалициловая кислота (более 3 г/сутки), ингибиторы циклооксигеназы-2 (ЦОГ-2))
Возможно ослабление действия препарата Пирамил®, повышение риска нарушения функции почек и повышение содержания калия в сыворотке крови.
– С гепарином
Возможно повышение содержания калия в сыворотке крови.
– С этанолом
Усиление симптомов вазодилатации. Препарат Пирамил® может усиливать воздействие этанола на организм.
– С эстрогенами
Ослабление антигипертензивного действия (задержка жидкости).
– Десенсибилизирующая терапия при повышенной чувствительности к ядам насекомых.
Ингибиторы АПФ, включая рамиприл, увеличивают вероятность развития тяжелых анафилактических или анафилактоидных реакций на яды насекомых. Предполагается, что этот эффект может возникнуть и при применении других аллергенов.
При применении ингибиторов АПФ сообщалось о развитии кашля. Кашель “сухой”, персистирующий и проходит после прекращения терапии. Кашель, индуцированный ингибиторами АПФ, должен рассматриваться при дифференциальном диагнозе кашля.
Причины заболевания
Воспалительные процессы в поджелудочной железе могут возникать:
- из-за злоупотребления спиртными напитками – наиболее распространенная причина заболевания у мужчин;
- после травм живота, операций, когда были повреждены ткани или протоки этого органа;
- из-за неправильного питания – воспаление может развиваться, если в рационе человека преобладает фаст-фуд, жирные, острые, копченые, жареные блюда;
- при желчнокаменной болезни – у женщин она развивается в 3-5 раз чаще, чем у мужчин, и желчные конкременты могут закупоривать протоки, из-за чего нарушается отток пищеварительных ферментов и они начинают переваривать ткани железы;
- из-за нарушенного обмена веществ при ожирении, сахарной диабете, во время беременности или после родов;
- из-за длительного приема антибиотиков, кортикостероидов, гормональных препаратов;
- из-за генетической предрасположенности – у некоторых мужчин, а чаще у женщин, поджелудочная железа вырабатывает более густой секрет, он медленней выводится по протокам, и даже однократное злоупотребление спиртными напитками, жирной, жареной пищей может спровоцировать приступ панкреатита;
- после отравлений – пищевых, алкогольных, при работе с лаками, красками и вдыхании их паров, другими отравляющими веществами.
Самые безобидные слабительные:
Лактулоза (нормазе, дюфалак) — препарат не подвергается гидролизу в кишке, создает благоприятные условия для развития молочнокислых бактерий. Выпускается в виде сиропа, в 100 мл которого содержится 67 г лактулозы. Назначается по 1–3 столовые ложки в день, по достижении эффекта дозу понижают до 1–2 чайных ложек в день.
Свечи с глицерином — 1 свеча содержит 1.44 г глицерина, 0.12 г стеариновой кислоты, 0.66 г натрия карбоната. При введении в прямую кишку свеча оказывает легкое раздражающее действие на слизистую оболочку и рефлекторным путем стимулирует дефекацию, кроме того, размягчаются каловые массы. Вводят по 1 свече 1 раз в сутки через 15–20 мин после завтрака.
Противопоказаны глицериновые свечи при обострении геморроя, трещинах заднего прохода, воспалительных и опухолевых заболеваниях прямой кишки.
При лечении запоров широко применяются растительные средства. К послабляющим лекарственным растениям относятся: лист сенны, кора крушины ольховидной, плоды жостера (крушина слабительная), корень ревеня, морская капуста, корень и корневище солодки, трава укропа, корень щавеля конского, листья столетника, стебли горца почечуйного, стебли золототысячника, корни стальника полевого, семя льна.
Сколько и чего вам нужно?
Продукты по пирамиде | Количество порций и калорий | Сколько это в продуктах (примеры) | Что покупать и сколько на неделю |
Злаки, макароны, хлеб | В день нужно 6 порций. Это 400-500 калорий | 2-3 ломтика хлеба, тарелка каши, или риса, или макарон. | ¼ хлеба 1 раз в 2 дня, упаковку крупы (овсяная или гречневая, или коричневый рис, или перловая), упаковку макарон из твердых сортов. Выпечка – не чаще 1-2 раз в неделю. |
Овощи | 5 порций. Это примерно 150-200 калорий. | 2 огурца, помидор, болгарский перец, 2-3 картофелины. 1 овощ среднего размера =1 порция. | 1 средняя брокколи, 1-2 цветных капусты, 1 кг огурцов, 5-6 помидоров, 2-3 болгарских перца, 1-2 кабачка, 1-2 баклажана, 5-6 луковиц, 3-4 морковки, 1 кг картошки, пучок петрушки, салата. |
Фрукты | 3 порции. 120-150 калорий. | 1 яблоко, 1 груша, 1 персик. 1 фрукт среднего размера=1 порция. | 3-4 яблока, 3-4 груши, 0,5 кг слив или 3-4 персика, 3-4 банана или половинка арбуза, или дыни или гроздь винограда |
Жиры | Максимум 20-30 г в сутки. Это 180-200 калорий. | 1 столовая ложка раст. масла, или 30 г сливочного. | 0,25 л растительного масла, 100 г сливочного масла. |
Молочное | 2-3 порции, До 200 калорий | 1 чашка кефира или йогурта, 1/3 пачки нежирного творога, 2-3 кусочка твердого сыра. | Бутылка кефира или натурального йогурта, 2 пачки нежирного (до 5 %) творога по 250 г, 200 г сыра 45% жирности. |
Белки | 4 порции до 600 калорий | 100 г мяса или птицы или рыбы (готовой, без костей) или 3 яйца, или 300 г фасоли, или 50 г орехов | 0,5 кг телятины, 0,5 кг курицы, 0,5 кг рыбы, десяток яиц, 300 г фасоли, 200 г орехов. |
Формы панкреатита
При первом приступе врач ставит диагноз острый панкреатит. При соблюдении диеты, других врачебных назначений, приеме медикаментов, воспаление может пройти без последствий. Если человек ответственно относится к своему здоровью, правильно питается, отказывается от алкоголя, курения, следит за весом, приступ может не повторяться.
Но при систематических нарушениях, поджелудочная железа работает с повышенной нагрузкой, ее состояние ухудшается и заболевание переходит в хроническую форму. Если повторный приступ возникает менее чем через 6 месяцев после первого, ставится диагноз острый рецидивирующий панкреатит.
Хроническая форма
Зная, как болит поджелудочная железа, можно не пропустить первые признаки развития хронического воспалительного процесса. Своевременное обращение к врачу поможет избежать осложнений, инфицирования, гормональных нарушений в организме.
Признаки боли в поджелудочной железе:
- тупая ноющая;
- ощущается в верхней части живота;
- может отдавать в грудную клетку, поясницу, нижнюю часть живота;
- усиливается после употребления спиртных напитков, жареной, копченой, острой, жирной пищи, маринадов, приступ может спровоцировать чашка кофе, выкуренная натощак сигарета;
- усиливается после стресса.
Сложно поставить диагноз только по характеру болевых симптомов. При панкреатите появляются другие признаки нарушений в работе организма. Обратитесь к врачу, если вы часто ощущаете ноющую боль в области спины или живота, кожа приобретала желтоватый оттенок, пропал аппетит, снижается вес.
Аналогичные признаки у женщин могут наблюдаться во время беременности, и ошибочно принимаются за проявления токсикоза. Чтобы не пропустить опасное заболевание, с первых недель беременности женщинам нужно регулярно посещать женскую консультацию, сдавать анализы крови и мочи.
Если не лечить хронический панкреатит, воспаление может распространяться на другие органы пищеварительной системы, нарушается работа эндокринной системы, что увеличивает риск развития сахарного диабета, онкологических заболеваний.
Этиологическое лечение

Причины запоров многообразны. Приступая к лечению запоров, необходимо выяснить причины, способствовавшие их развитию, так как нередко устранение причины приводит к нормализации стула.
Алиментарный запор — развивается при неправильном, нерациональном, т. е. однообразном питании, механически и химически щадящей пище с ограничением растительной клетчатки.
Продуктами, задерживающими опорожнение кишечника, являются: каши манная и рисовая, слизистые супы, кисели, пища в протертом виде; крепкий чай, кофе, шоколад, черника.
Нормализация режима питания, включение в рацион продуктов, стимулирующих опорожнение кишечника, приводят к устранению алиментарных запоров (питание при запорах излагается ниже).
Неврогенный запор — встречается наиболее часто и возникает в связи с нарушениями механизмов регуляция кишечной моторики на любых уровнях нервной системы. Позывы к дефекации находятся под контролем коры головного мозга, в осуществлении акта дефекации участвуют центры поясничного и крестцового отделов спинного мозга.







